L'ostéopathie pour la maladie de Ménière : un traitement naturel efficace

Le diagnostic de la maladie de Ménière
Le diagnostic étiologique des vertiges repose sur les caractéristiques dudit vertige.
La notion de « vertige rotatoire » est primordiale. Dans le cas de la maladie de Ménière, ce dernier doit être paroxystique, d’une durée de quelques heures (de 5 min à 24 heures), sans facteur déclenchant notable, répété et associé à d’autres symptômes de la sphère ORL (surdité transitoire, acouphènes de tonalité grave à type de bourdonnements).
Il peut exister en parallèle des troubles neuro-végétatifs (nausées, vomissements, diarrhées, sueurs), une hyperacousie douloureuse ainsi qu’une sensation de plénitude de l’oreille.
La triade symptomatique caractéristique résume les 3 symptômes clefs pour diagnostiquer la maladie de Ménière (ou syndrome de Ménière) : acouphènes, vertiges rotatoires, surdité.
Entre les crises, l’audition est normale et les acouphènes inexistants.
Mieux comprendre la maladie de Ménière
L’organe de perception de nos mouvements est le système vestibulaire, situé dans l’oreille interne.
Le vertige vient, le plus souvent, d’un désaccord entre le mouvement vu et le mouvement perçu par l’oreille interne. Le sac endolymphatique constitue l’organe sensoriel de l’oreille interne. Chez les mammifères, le sac endolymphatique jouerait le rôle dans la régulation du volume et de la pression de l’endolymphe, liquide riche en potassium baignant le pôle apical des cellules sensorielles de l’oreille interne, dans la défense immunitaire de l’oreille interne et dans l’élimination des débris, notamment d’origine cellulaire, présents dans l’endolymphe.
La maladie de Ménière est le plus connu des vertiges bien que rare (environ 6%). Exceptionnelle avant l’âge de 20 ans, elle atteint les adultes entre 40 et 60 ans, avec une discrète prédominance féminine.
Quelles sont les causes de la maladie de Ménière ?
Les causes de cette maladie restent à l’heure actuelle inconnues mais plusieurs hypothèses avancées quant aux facteurs de risques existent.
Un dysfonctionnement du sac endolymphatique serait impliqué dans certains cas de maladie de Ménière.
Ainsi, on peut observer sur le plan histologique, l’association d’une hyperpression, dilatation et distension du labyrinthe membraneux (augmentation du volume du compartiment endolymphatique ou hydrops endolymphatique). L’atteinte de l’oreille interne pourrait être une réaction de notre organisme à un traumatisme ou encore à un virus.
Certaines études avancent que la maladie de Ménière pourrait être causée par un dérèglement de notre système immunitaire (on parle alors de maladie auto-immune).

A noter, que la maladie semble associée avec le groupe HLA A2 (impliqué dans la maladie d’Alzheimer ou dans certaines formes de cancers). Les formes familiales ne sont pas rares, laissant suspecter une cause génétique. Il existe des facteurs de risques (soulevés mais non prouvés) chez les personnes atteintes de cette pathologie : alimentation trop riche en sel ou en caféine, stress élevé, périodes fatigantes.
Quel est le traitement de la maladie de Ménière ?
Non prise en charge, les conséquences peuvent être problématiques. Si les vertiges peuvent se guérir, une hypoacousie permanente (d’abord les fréquences graves puis toutes les fréquences) associée à des acouphènes permanents et une instabilité peuvent perdurer. De plus, une bilatéralisation du trouble est possible dans plus d’un tiers des cas.
Il n’existe malheureusement à ce jour aucun traitement dans l’optique d’une guérison totale. La médecine propose des traitements d’atténuation en cas de crise aiguë (anti vertigineux spécifiques, antiémétiques et anxiolytiques), ainsi qu’un traitement d’entretien (anti vertigineux à long terme comme la Bétahistine®).
Paralysant lors des crises, les vertiges peuvent obliger les patients à s’allonger, leur demandant d’arrêter leur activité. A terme, ce « rituel » peut devenir un véritable problème au quotidien. La maladie de Ménière demande ainsi de réajuster son quotidien (pratique sportive, travail) et l’imprévisibilité des crises peut vite devenir un handicap (transports, gêne sociale, anxiété, appréhension).
Les conseils de base comme diminuer son stress ou limiter les troubles du sommeil sont devenus dérisoires. Les patients atteints de ce syndrome de Ménière se tournent de plus en plus vers les médecines complémentaires.
Parmi les différentes solutions naturelles et non invasives, l’ostéopathie montre de bons résultats dans la prise en charge de la maladie de Ménière.
L'ostéopathie, un traitement naturel efficace pour la maladie de Ménière
Lorsqu’un patient se présente au cabinet avec pour diagnostic une maladie de Ménière, il est nécessaire de comprendre que, pour pouvoir aborder cette pathologie complexe, plusieurs axes de traitement devront être entrepris.
Les séances permettent de prévenir l’apparition des crises mais aussi de calmer les symptômes en pleine phase de crise, limitant ainsi l’impact sur la qualité de vie. Plusieurs consultations régulières sont généralement nécessaires afin d’obtenir un résultat durable sur le long terme.
Les premières séances seront principalement axées sur l’équilibre. Il est primordial de lister les facteurs aggravant le phénomène de déséquilibre (oreille interne mais aussi cervicales, genoux, chevilles….) : si un capteur est perturbé, les autres capteurs le seront aussi.
Détaillons les différents axes de traitements qui peuvent être explorés par l'ostéopathe dans le traitement de votre maladie de Ménière :
1 - Traitement des articulations
Comme dans toute pathologie et selon les paroles d’Andrew Taylor Still (« la structure gouverne la fonction »), il est nécessaire de s’assurer de l’intégrité de l’axe cranio-sacré (whiplash, adhérences dure-mériennes, dysfonction de deuxième degré). On focalisera ensuite notre attention sur la zone crâne et sa base :
C0-C1 (les deux premières cervicales) pour le passage des lignes de gravité et les différentes transmissions (vasculaire, nerveuse, lymphatique…) vers le sacrum et l’organisme,
La SSB (symphyse sphéno-basilaire) : une éventuelle dysfonction de sa part peut nous orienter vers des tensions membraneuses et/ou osseuses, pouvant être en rapport avec le vertige,
Les temporaux : os clefs dans ce protocole, ils renferment les osselets et canaux (cochléaire, vestibulaire, tympanique, otolites et sac endolymphatique) souvent en lésion dans le cas de la maladie de Ménière. Il faudra s’assurer de l’intégrité de la dynamique de l’os temporal avec des techniques intra-osseuses ; ces dernières seront élargies à l’occiput et à la relation entre les deux os (notamment, la suture occipito-mastoïdienne et le trou déchiré postérieur (TDP)).
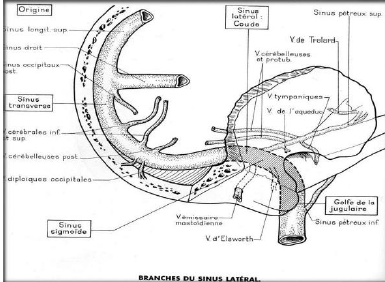
En effet, la partie distale du sac endolympathique (qui est une extension intracrânienne du labyrinthe membraneux) est logée dans un dédoublement de la dure-mère de la fosse cérébrale postérieure. La vascularisation du sac dépend donc des territoires vertébrobasilaire et de la carotide externe ; de plus, le drainage veineux s’effectue par la veine de l’aqueduc du vestibule qui se jette dans le sinus latéral pour finir vers le trou déchiré postérieur. Ajoutons que le sac endolympathique est la seule portion de l’oreille interne à posséder un drainage lymphatique, d’où pour achever cet axe crâne, un drainage de l’oreille interne est recommandé.
L’équilibre du temporal est également influencé par la mâchoire et son ATM (articulation temporo-mandibulaire) et la mandibule, véritables influenceurs et lien précieux entre la sphère postérieure et antérieure du crâne.
L’os hyoïde, de par ses attaches musculaires sur le temporal, est un point clef important pour finaliser ce protocole crâne
2 - Traitement du système nerveux
Le tissu conjonctif basolatéral est innervé par des fibres adrénergiques. Ces dernières sont des fibres nerveuses du système nerveux autonome, libérant de la noradrénaline et de la dopamine. Sur cette hypothèse, il est nécessaire d’investiguer les centres orthosympathiques de la tête, ainsi que les ganglions impliqués dans la transmission du message nerveux. Les premières cervicales (C1, C2 et C3) feront l’objet d’une attention toute particulière avec en regard d’elles, le ganglion cervical supérieur (pour les influx sympathiques) et le ganglion plexiforme (pour les influx parasympathiques). Sans oublier les dorsales hautes et les premières côtes (K1 et K2) pour les centres de commande orthosympathique de la tête. Enfin, l’intégrité du nerf auditif (nerf VIII), localisé au sein du conduit auditif interne est à prendre en compte dans ce protocole sur le plan nerveux.
3 - Traitement des membranes
L’axe membraneux a été évoqué lors de l’axe osseux avec l’implication des membranes de tension réciproques (MTR, notamment la tente du cervelet et ses attaches sur le rocher temporal) et la position de la SSB. A distance, des adhérences dure-mériennes (notamment sur les premières cervicales) peuvent perturber la dynamique des vertèbres, engendrant des dysfonctions sur le plan osseux, mais aussi nerveux, comme nous l’avons vu précédemment. N’oublions pas la constitution membraneuse du sac endolymphatique et du labyrinthe. La maladie de Ménière est caractérisée par des troubles de l’équilibre et une surdité, possiblement induits par toute anomalie de composition, de volume ou de pression de l’endolymphe. L’équilibration des pressions au niveau de la trompe d’Eustache est une piste à explorer. L’axe membraneux regroupe également le tendon central, notamment les fascias du cou et endothoraciques, le muscle omohyoïdien et le ligament stylo-hyoïdien pour ses attaches sur l’os hyoïde (déjà évoqué lors de l’axe osseux).
4 - Traitement liquidien
Nous avons vu que le maintien du volume et de la composition électrochimique de l’endolymphe est essentiel à la transformation des stimulations physiques auditives (sons) et vestibulaires (accélérations) en messages nerveux (transduction mécano-bio-électrique).
L’examen histologique des rochers des patients atteints de la maladie de Ménière a mis en évidence une augmentation de volume du compartiment endolympahtique (hydrops endolymphatique) parfois associée à des anomalies du sac endolymphatique.
L’anomalie la plus fréquemment observée dans cette pathologie, tant sur le plan radiologique qu’histologique, est une hypoplasie du sac endolymphatique.
La médecine chirurgicale propose un drainage ou une destruction chirurgicale du sac endolymphatique afin de corriger son éventuel dysfonctionnement et de de stopper ainsi l’évolution de la maladie.
Malheureusement, même si les résultats de cette chirurgie sont intéressants, elle reste lourde à mettre en place et n’a que peu d’influence démontrée sur l’évolution de la maladie.
Ces mécanismes d’excès de sécrétion ou défaut d’élimination de composés osmotiques actifs présents dans le compartiment endolymphatique, en dysfonction, nous permettent d’élaborer un protocole sur un axe liquidien (artériel, veineux, lymphatique et LCR).
Des cervicales au conduit auditif, nous pouvons citer les zones clefs suivantes : artères vertébrales et sous-clavières, l’artère cérébrale et le tronc basilaire, les artères cérébelleuses (pour le rôle du cervelet dans l’équilibre) avec une de leurs branches, l’artère labyrinthique (destinée au vestibule membraneux de l’oreille interne et à la cochlée).
Le retour veineux est assuré par la veine jugulaire via les sinus latéraux et les sinus pétreux inférieurs, permettant la vidange du crâne et surtout du drainage veineux de l’aqueduc du vestibule.
Enfin, citons le rôle du LCR au travers de l’endolymphe : une approche sur les fluctuations liquidiennes crâniennes finalisera cet axe du protocole pour régulariser toute anomalie de volume et/ou de pression de l’endolymphe.
5 - Traitement endocrinien
Un dernier axe de traitement, plus à distance, peut être mis en place. Il concerne le plan endocrinien avec l’implication du système rénine angiotensine et le rôle des reins, de la thyroïde et de l’hypophyse.
En effet, la maladie de Ménière génère une hyperpression au sein de l’oreille interne. En rétablissant une fonction rénale optimale, l’excrétion de l’excès de liquide pourra se faire normalement (en allopathie, un des traitements consiste à prescrire des médicaments diurétiques). Concernant la thyroïde et l’hypophyse, des études montrent un lien étroit en pathologie endocrinienne et syndrome de Ménière (hypothyroïdie, maladie de Hashimoto, adénome hypophysaire…).
Conclusion
D’autres thérapies complémentaires peuvent être envisagées en complément de l’approche médicale classique et de l’ostéopathie. Citons la phytothérapie (avec la mélisse, la passiflore ou le millepertuis), la sophrologie, la micro nutrition, la psychothérapie ou l’énergétique avec la médecine traditionnelle chinoise (focus sur le couple rein/vessie et une non communication rein/foie).
En conclusion, si l’ostéopathie permet d’espacer l’apparition des crises et donc de gagner en confort de vie, il est nécessaire que cette prise en charge se fasse en parallèle des autres traitements déjà mis en place par le médecin spécialiste. Lors de cas de vertiges très invalidants, une intervention chirurgicale peut parfois même être nécessaire.
Cet article est rédigé par Xavier PIETRI, ostéopathe à Nice
Sources et liens utiles
https://www.lesvertiges.com/tr...
et votre éventuelle expérience avec l'ostéopathie !
Temoignages
Votre expérience est précieuse ! Partagez-là avec notre communauté de plus de 222 000 patients.
Racontez nous votre parcours thérapeutique, vos symptômes, et votre éventuelle expérience avec l'ostéopathie !





