J'ai mal à la fesse : 7 explications pour comprendre et soulager

Vous avez mal à la fesse ? Vous pensez à une sciatique ? Un muscle fessier ? Une tendinite ? Pas toujours facile de comprendre l'origine de votre mal à la fesse (ou fessalgie), et de savoir quoi faire pour la soulager.
Une douleur dans la fesse peut avoir plusieurs origines selon ses caractéristiques. Elle peut être la manifestation d’une pathologie traumatique, musculaire, neuropathique ou viscérale (fractures, tendinites, névralgies, pathologies rectales).
Marie RAYBAUD a effectué des recherches et étudié les pathologies liées à la fesse. Après avoir mis en action toutes ses connaissances auprès de sa patientèle, elle vous dévoile son expérience dans cet article.
Pour vous soulager de votre mal à la fesse, vous pouvez, dès maintenant, sélectionner et prendre rendez-vous avec un de nos ostéopathes qui saura s'adapter à votre douleur.
Un premier réflexe pour soulager une douleur à la fesse : le rouleau myofascial
Un premier conseil : pensez à vous étirer et relâcher vos tensions musculaires excessives, souvent à l'origine de douleurs à la fesse telles que contractures, sciatiques ou même tendinites. Ces tensions musculaires peuvent apparaitre à cause de mauvaises postures ou bien d'une activité sportive par exemple.
Comment soulager ces tensions et douleurs à la fesse ?
Le plus efficace pour relâcher vos tensions de votre côté, ce sont les rouleaux myofasciaux que vous pourrez faire glisser sur la zone douloureuse. Ces rouleaux agissent sur les fascias qui enveloppent les muscles, tendons et capsules articulaires. Bref, idéal pour cette zone fessière. On vous conseille ceux ci-dessous :

Découvrons maintenant ensemble les 7 explications de votre douleur fessière
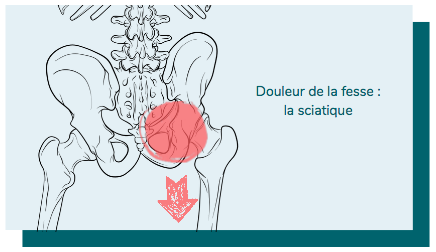
1 - Une sciatique à l'origine de ma douleur à la fesse ?
La sciatique se définit comme une névralgie (douleur liée à un nerf) du nerf sciatique. Elle est fréquemment associée à des douleurs lombaires, on peut alors parler de lombosciatique qui est la forme de sciatique la plus commune.
La sciatique, c'est la douleur la plus connue de douleur à la fesse. La sciatique nécessite une prise en charge adaptée à votre état et aux causes de son apparition (hernie discale, syndrome du piriforme...).
Elle est provoquée par la compression et/ou l’inflammation du nerf sciatique, la plupart du temps au niveau de ses racines nerveuses, à proximité de la colonne vertébrale lombaire :
En effet, le nerf sciatique est formé de plusieurs racines nerveuses qui émergent de la colonne lombaire. Ses racines les plus importantes sont L5 et S1 qui émergent respectivement entre L4 et L5 (4e et 5e vertèbres lombaires) et L5 et S1 (5e vertèbre lombaire et 1e vertèbre sacrée). Une compression ou une inflammation au niveau de ces émergences nerveuses peut entraîner l’apparition d’une sciatique.

Symptômes de la sciatique : la fameuse douleur électrique derrière la fesse...
La névralgie du nerf sciatique se caractérise par une douleur vive à type de décharges électriques qui suit scrupuleusement le trajet du nerf sciatique : elle irradie dans la fesse, puis le long de la cuisse et de la jambe jusqu’au genou voire jusqu’au pied. En fonction de la racine nerveuse affectée, le trajet de la douleur est bien spécifique : lors d’une atteinte de la racine L5, la douleur dans la fesse se poursuit plutôt sur la face latérale de la cuisse, alors qu’elle longe la face postérieure lors d’une atteinte de la racine S1.
La douleur de sciatique est amplifiée dans certaines positions ou lors d’efforts physiques et atténuée par le repos et la position allongée. Elle est particulièrement aggravée par la marche, les mouvements du bas du dos et du bassin, le port de charge ainsi que les positions debout et surtout assise prolongées.
Elle peut être accompagnée de troubles de la sensibilité (fourmillements, picotements, pertes de sensibilité) ou de troubles moteurs (faiblesse musculaire), particulièrement au niveau du pied et de la jambe. Dans les cas les plus graves, on peut observer des troubles neurologiques importants (syndrome de la queue de cheval, paralysie du membre inférieur…).
Quelles sont les causes de la sciatique ?
Tout phénomène à l’origine d’une compression ou d’une inflammation du nerf sciatique peut être à l’origine d’une sciatique.
La cause principale de la sciatique est la hernie discale (85 % des cas). D’autres affections peuvent cependant être mises en cause, comme l’arthrose, les pathologies inflammatoires et infectieuses du rachis, les tumeurs ou métastases vertébrales ou l’existence d’un rétrécissement du canal lombaire chez les personnes âgées.
Le traitement médical de la sciatique
Le traitement médical de la sciatique repose sur
- la prise d’antalgiques et d’anti-inflammatoires non-stéroïdiens (AINS), notamment en cas de crise inflammatoire aiguë,
- la prise de médicaments de la douleur neuropathique (antidépresseurs/antiépileptique) en cas de douleurs résistantes et chroniques,
- des séances de kinésithérapie (prescrites dans certains cas),
- la pratique d’infiltration, notamment nécessaire lorsque les douleurs persistent,
- la chirurgie, qui intervient dans la prise en charge de la sciatique par hernie discale, selon le cas.
Pour en savoir plus, lisez notre dossier complet sur le traitement de la sciatique.
2 - Les douleurs à la fesse d'origine musculaire
Le muscle moyen fessier et le muscle pyramidal (ou piriforme) peuvent provoquer des douleurs à la fesse.
Une douleur sur le côté de la fesse : pensez à la tendinite du moyen fessier
Elle se caractérise par une inflammation du tendon du muscle moyen fessier. Ce muscle s’insère sur la partie postéro-externe de l’os iliaque et son tendon est rattaché au grand trochanter (relief palpable situé la face latérale haute de la cuisse, à l’extérieur de la hanche). Il est stabilisateur latéral du bassin, notamment en appui unipodal, il est donc fortement sollicité pour l’équilibre à la marche et encore plus lors de la course. Ainsi, la tendinite du moyen fessier est une pathologie fréquente chez les coureurs.
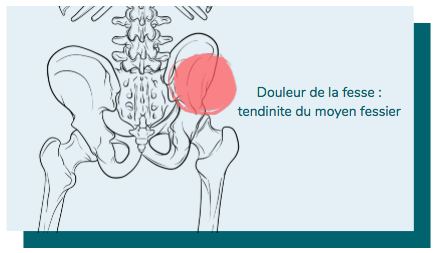
Symptômes de la tendinite du moyen fessier
Elle se manifeste par une douleur de la fesse au niveau de sa face externe et postérieure. Cette douleur se déclenche essentiellement dans des positions ou circonstances précises, liées à une mise en tension du tendon. Elle peut apparatre lors de la position debout ou assise prolongée, lors de la position sur le côté pour dormir, lors de la monté et descente des escaliers et lors de la marche notamment la marche prolongée ou la course. Elle est, en général, améliorée par le repos. Une douleur peut également être déclenchée par une palpation ou pression au niveau du grand trochanter (lieu d'insertion du tendon du muscle moyen fessier).
Une bourse séreuse se positionne entre les tendons des muscles fessiers et le trochanter afin de permettre le glissement des tendons sur l’os en limitant la friction lors des mouvements. Elle peut également subir une inflammation lors de la tendinite du moyen fessier et ainsi augmenter les douleurs.
Causes et facteurs favorisant la tendinite du moyen fessier
Les principales causes de la tendinite du muscle moyen fessier résultent de facteurs mécaniques liée à une utilisation importante, inhabituelle ou anormale du tendon du muscle moyen fessier :
- une blessure, causée par un traumatisme sur la région de la hanche,
- des mouvements répétitifs impliquant la hanche, comme marcher et courir,
- des microtraumatismes répétés au niveau de la hanche lors de la pratique d'un sport de façon intense,
- les efforts physiques intenses et inhabituels,
- les antécédents chirurgicaux dans la région de la hanche (prothèses de hanche),
- les troubles de l’équilibre et de la posture, notamment au niveau du bassin,
- les déséquilibres musculaires en général,
- les malformations du bassin et des membres inférieurs,
- les différences de hauteur de jambe.
Plus rarement, elle est causée par certaines maladies pouvant être associées à une bursite (goutte, arthrite, polyarthrite rhumatoïde).
La prise en charge médicale de cette tendinite inclut principalement du repos, la prise d’antalgiques et d’anti-inflammatoires et la pratique d’infiltrations si nécessaire. La chirurgie intervient en dernier recours, si les autres traitements n’ont pas montré d’efficacité et qu’on ne trouve pas d’autre solution au-delà de 6 mois.
Une douleur derrière la fesse ? Pensez au syndrome du piriforme ou pyramidal
Ce syndrome correspond, en fait, à une sciatique tronquée, c’est-à-dire qu’il provoque une douleur derrière la fesse, similaire à la douleur de type sciatique.
En revanche, c’est cette fois-ci la contraction trop importante du muscle piriforme qui est responsable de la douleur car elle entraîne une compression excessive du nerf sciatique au niveau de son passage à travers les fibres musculaires. Ce syndrome est à différencier de la sciatique car il n’existe pas d'atteinte nerveuse mais simplement une irritation mécanique du nerf liée à une contracture musculaire.
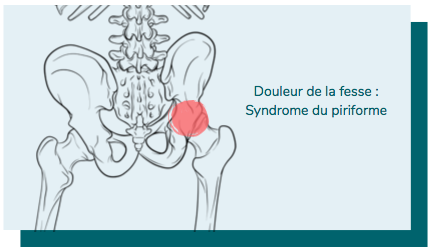
Les causes de l’apparition du syndrome du piriforme sont globalement les mêmes que pour la tendinite du moyen fessier, c’est-à-dire qu’elles sont principalement d’origine mécanique. Les infiltrations, dans ce cas, peuvent être un atout thérapeutique mais la prise en charge ostéopathique reste la plus adaptée. Pensez également à bien étirer votre muscle piriforme.
3 - Un traumatisme à l'origine de votre douleur à la fesse ?
Une douleur au niveau de la région de la fesse peut se manifester suite à un traumatisme important avec possibilité de fracture au niveau du bassin ou des lombaires. Les fractures du bassin et des lombaires surviennent lors de chocs violents, souvent lors d’un grave accident de voiture ou d’une chute sur les fesses ou le bas du dos, d’une certaine hauteur. Chez les personnes âgées, un simple traumatisme banal peut parfois produire une lésion osseuse de ce type (fractures tassements de la colonne, fracture isolée du bassin, …).
Suite à une chute sur les fesses, la lésion la plus fréquente concerne le coccyx, ce petit os en bas du dos, entre le sacrum et l'anus.
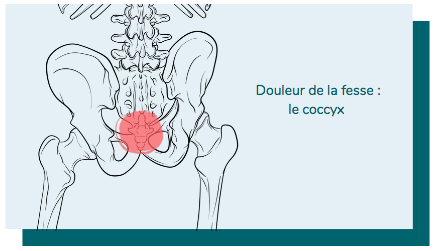
Les fractures de coccyx, de sacrum et d’ischion auront tendance à déclencher de vives douleurs au niveau de région de la fesse. Les fractures de la colonne vertébrale lombaire notamment L4 et L5 provoqueront de vives douleurs lombaires et seront également susceptibles d’engendrer une douleur dans la fesse par irritation du nerf sciatique.
Un traumatisme important au niveau du bassin ou des lombaires peut également entraîner un hématome, des lésions musculaires, nerveuses (atteinte des nerfs périphérique), neurologiques (atteinte de la moelle épinière), et viscérales.

Dans ce contexte, l’origine traumatique des douleurs et les signes de gravité associés (hématome, paralysie, signes généraux, …) forment une urgence thérapeutique médicale. Devant tout traumatisme, votre ostéopathe devra donc écarter cette cause là avant d'envisager d'autres pathologies responsables de douleurs à la fesse.
Si vous souffrez d'une douleur au coccyx, la position assise est particulièrement compliqué à tenir et provoque des douleurs rapidement insupportables. La bouée est une solution simple permettant de limiter la pression sur le coccyx. Malheureusement, c'est une fausse bonne idée ! En effet, la bouée va congestionner l'ensemble de votre petit bassin et périnée.
Utilisez une assise conçue avec une mousse à mémoire de forme, utilisant différentes densités et permettant de décharger plus naturellement votre zone douloureuse. Nous vous conseillons celle ci-dessous :

4 - La hernie discale lombaire
Bien que la hernie discale puisse toucher n’importe quelle région de la colonne vertébrale, la grande majorité des hernies discales surviennent dans la région lombaire et 80% de ces hernies touchent les disques qui séparent les vertèbres L4-L5 (4e et 5e lombaire) et L5-S1 (5e lombaire et première vertèbre sacrée).
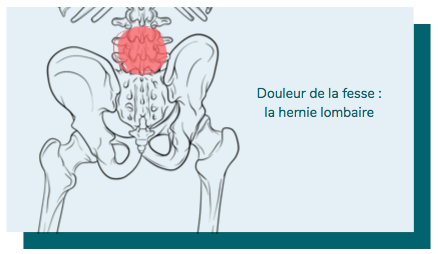
La hernie discale, appelée également « glissement » ou « rupture » discale, est une affection du disque intervertébral. Situés entre chaque vertèbre de la colonne, les disques intervertébraux jouent un rôle d'amortisseur et de soutien. Ils absorbent les chocs et la charge du poids du corps en permanence et sont fortement sollicités lors des mouvements de flexion/extension et torsion de la colonne.
Chaque disque intervertébral est composé de deux éléments : un noyau central (nucleus) gélatineux, composé d’un gel qui absorbe les chocs et répartit la pression du poids du corps et un anneau fibreux (annulus) composé essentiellement de collagène lui conférant une grande solidité.
Dès l’âge adulte (25 ans), il existe un vieillissement des structures du disque, en particulier une dégénérescence des fibres de l’anneau qui peuvent se fissurer et laisser s’échapper une portion du nucleus en dehors de son espace habituel : c’est ce qu’on appelle la hernie discale. Elle se produit lorsque la pression sur le disque est trop importante et mal répartie, en se baissant pour porter une charge assez lourde, par exemple.
Symptômes de la hernie discale
Ce débordement discal, le plus souvent postérieur, peut alors entraîner une pression importante au niveau des ligaments de la colonne et provoquer ainsi des douleurs intenses du rachis. Il est également susceptible de comprimer ou irriter la racine nerveuse émergeant à proximité et provoquer ainsi un trajet nerveux douloureux : on parle alors de radiculalgie.
Les hernies discales L4-L5 et L5-S1 provoquent ainsi des douleurs fessières et lombaires basses intenses, associées à une névralgie du nerf sciatique par compression et inflammation d’une de ses racines nerveuses.
Dans ce cas, elles sont susceptibles de provoquer les symptômes de la sciatique que nous avons décrits plus haut (douleurs, troubles sensitifs, moteurs…). Rappelons qu’en fonction de la localisation de la hernie et donc de la racine nerveuse touchée (L5 ou S1), la douleur respectera un trajet douloureux bien précis. La douleur sciatique de la hernie discale a la particularité d’être, en plus, aggravée par la toux et les éternuements.
Dans les cas les plus graves, la hernie peut comprimer la moelle épinière et susciter des troubles neurologiques importants : syndrome de la queue de cheval, paralysie des membres inférieurs…
Causes de la hernie discale
La hernie discale est favorisée par le vieillissement naturel des disques intervertébraux et par une sollicitation intense de ces derniers (port de charge, certaines activités physiques, obésité, etc…). Il existe également une prédisposition génétique.
Traitement médical
Le traitement médical de la hernie discale implique :
- la prescription d’analgésiques et d’anti-inflammatoires
- la prise d’antidouleurs plus fort de type narcotique, si nécessaire
- la pratique d’injections au niveau du disque pour les douleurs persistantes
Les traitements chirurgicaux sont employés si les douleurs persistent et sont incommodantes, s’il y a une faiblesse musculaire persistante ou en cas de symptômes plus graves (troubles neurologiques, par exemple).
5 - La névralgie pudendale : une douleur à la fesse et au périnée
La névralgie pudendale est une affection neurologique touchant un nerf qui se trouve dans la région profonde du bassin : le nerf pudendal. Elle est provoquée par la compression et/ou l’inflammation de ce nerf et entraîne de vives douleurs neuropathiques au niveau du plancher pelvien.
La compression ou l’irritation du nerf pudendal peut être causée par une pathologie spécifique (tumeur, pathologie inflammatoire). Mais le plus souvent, la compression est causée par une contrainte mécanique musculo-squelettique ou fasciale trop importante au niveau de la région du nerf. Dans ce cas de figure, l'ostéopathie permettra de libérer ces tensions. Pour en savoir plus, lisez notre dossier complet sur le traitement de la névralgie pudendale.

Symptômes de la névralgie pudendale
Ce sont des douleurs généralement continues à type de brûlure, de serrement en étau, de froid très douloureux ou parfois de douleurs lancinantes. Ce fond douloureux continu et permanent est accompagné de douleurs fulgurantes spontanées telles que des décharges électriques, des coups de couteau ou des douleurs en éclair. La localisation de ces douleurs peut englober la fesse, l’ischion, et toute la zone du périnée, comprenant les organes génitaux et l'anus.
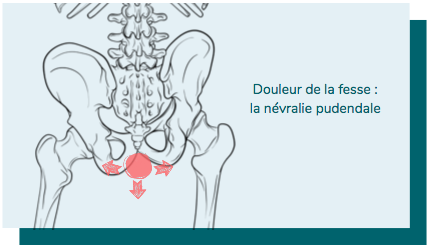
La douleur du périnée et de la fesse provoquée par la névralgie pudendale est souvent insoutenable en position assise prolongée. Elle peut également être accompagnée de signes associés (sensation de lourdeur pelvienne, dyspareunie profonde chez la femme, dysfonction érectile chez l’homme, sensation de corps étranger intra-rectal, pollakiurie, dysurie, syndrome d'hyperexcitabilité sexuelle spontanée, etc…).
A cela, s’ajoute généralement des troubles de la sensibilité comme des fourmillements, des picotements ou des démangeaisons au niveau du plancher pelvien. Du fait de l’origine neuropathique de la douleur, cette pathologie est très invalidante et peut retentir sur le moral du patient (dépression, irritabilité…).
Causes de la névralgie pudendale
Les causes ne sont pas clairement établies mais la névralgie pudendale se déclare surtout entre 30 et 60 ans, notamment chez les cyclistes ou les cavaliers, à cause d’une pression mécanique trop importante de la selle sur le périnée ou chez les femmes en post-partum, à cause de l’élongation du nerf pendant l’accouchement. Un traumatisme ou une chirurgie au niveau de la zone du nerf sont également des facteurs de risques.
Le traitement médical de la névralgie pudendale est complexe et pas toujours efficace sur le long terme. Les médicaments communs contre la douleur de type antalgique et anti-inflammatoire étant souvent insuffisants, il est préconisé d’utiliser un traitement contre la douleur neuropathique (antidépresseurs et antiépileptiques). En outre, les infiltrations s’avèrent être efficaces et la chirurgie peut être conseillée si les douleurs persistent et sont très invalidantes. Des méthodes naturelles existent.
6 - Les douleurs à la fesse d’origine viscérale
Certaines pathologies rectales peuvent provoquer une douleur à la fesse (hémorroïdes, abcès, kyste, fissures anales, ulcérations rectales, tumeurs anales ou rectales). Dans ce cas, le diagnostic s’établit grâce a la présence de signes spécifiques associés (prurit, brûlure anale, douleurs à la défécation, présence de sang sur le papier ou dans les selles, troubles du transit, signes généraux en cas de cancer). Le traitement dépend de la maladie mise en cause.
Les tensions viscérales incluent les viscères abdominaux mais aussi et surtout pelviens : une restriction de mobilité des organes du petit bassin (vessie, rectum, utérus/ovaires ou prostate) peut entraîner des tensions fasciales et entraver la liberté de glissement du nerf sciatique, provoquant ainsi son irritation et l’apparition de douleurs.
7 - Les troubles musculo-squelettiques (TMS) :
Les tensions articulaires, musculaires et tissulaires au niveau du bassin et des lombaires basses sont susceptibles de générer un influx douloureux au niveau de la région fessière. Elles peuvent également provoquer une irritation mécanique du nerf sciatique et être responsables de sciatalgie, c’est-à-dire qu’elles déclenchent, dans ce cas, une douleur suivant le trajet du nerf, similaire à la névralgie sciatique mais sans qu’une réelle affection soit à l’origine de la compression d’une racine nerveuse.
Pour un traitement adapté de ces Troubles Musculo Squelettiques (TMS) survenant en milieu professionnel, il sera préconisé en plus d'un bilan ostéopathique, une observation posturale complète ainsi qu'une étude sur l'environnement et les conditions de travail (port de charge lourde, travail répétitif, stress, sédentarité, vibrations etc...).

Quelques exemples de TMS susceptibles de provoquer une douleur à la fesse :
- Le syndrome facettaire : les facettes articulaires sont de petites articulations placées de part et d’autre de chaque vertèbre. Une mauvaise posture prolongée ou un faux mouvement violent peut entraîner un désalignement des facettes entre les vertèbres L4 et L5 et/ou L5 et S1 et provoquer ainsi une irritation mécanique des racines nerveuses et une douleur de type sciatique.
- Les dysfonctions articulaires et ligamentaires du bassin, notamment les tensions ligamentaires au niveau de la pince formée par les ligaments sacro-sciatiques, traversée par le nerf sciatique.
- Les tensions musculaires et fasciales de la fesse, plus particulièrement les contractures du muscle piriforme, qui est également capable d’entraîner une compression excessive du nerf sciatique lorsqu’il est contracturé.
Traitement d'une douleur à la fesse avec l'ostéopathie
La phase de diagnostic est la plus importante : votre ostéopathe, grâce à son interrogatoire et son examen clinique incluant des tests médicaux, va chercher l’étiologie responsable de la douleur.
- Les pathologies d’origine traumatique et viscérale ainsi que les pathologies graves (sciatique paralysante, syndrome de la queue de cheval, etc…) ne sont pas du ressort de l’ostéopathie dans un premier temps. Si votre ostéopathe suspecte une de ces pathologies, il vous réorientera donc vers votre médecin ou aux urgences si nécessaire. En revanche, il pourra intervenir dans les suites de traitements chirurgicaux et/ou médicaux ou en accompagnement thérapeutique.
- En cas de tendinites (moyen fessier ou piriforme), l'ostéopathie permettra d'agir directement sur les causes de la contracture musculaire et de l’inflammation tendineuse. Elle permet, en effet, de rééquilibrer les chaînes musculaires et de traiter les troubles mécaniques musculo-squelettiques susceptibles d’augmenter la contrainte au niveau du muscle et du tendon. Ainsi, l’ostéopathe travaille sur la mécanique des lombaires, du bassin et des membres inférieurs dans le but d’améliorer la posture et réguler les tensions qui s’exercent sur le moyen fessier ou le muscle piriforme. L’ostéopathie augmente significativement les chances de guérison de la tendiniteet prévient les éventuelles récidives.
- En cas de sciatique, l’ostéopathe va en déterminer la cause précise grâce à son anamnèse et son examen clinique. Il peut demander des examens complémentaires afin d’affiner le diagnostic, notamment s’il suspecte une pathologie spécifique responsable des douleurs (hernie, arthrose, etc…). Si les causes nécessitant un avis médical ont été écartées, l’ostéopathe aura un impact réel positif sur la sciatique ; dans le cas contraire, il réorientera son patient. Le traitement ostéopathique de la douleur sciatique repose essentiellement sur la libération des zones clef du passage du nerf, c’est-à-dire les endroits où il peut être irrité mécaniquement. L’ostéopathe veillera donc à libérer les blocages lombaires, les dysfonctions articulaires et ligamentaires du bassin, les contractures des muscles pelviens notamment le muscle piriforme et les restrictions de mobilité des organes du petit bassin et des structures musculo-squelettiques du membre inférieur.

- En cas de hernie discale lombaire, l’ostéopathie peut intervenir lorsque la hernie ne nécessite pas de traitement chirurgical et lorsque les tests médicaux ne révèlent pas de contre-indications à la prise en charge ostéopathique. Bien souvent, elle n’est pas suffisante à elle seule pour réduire significativement les douleurs et peut être utilisée en complément des traitements médicaux. L’ostéopathe permet de diminuer les tensions s’exerçant sur le disque intervertébral en travaillant à proximité et à distance, avec beaucoup de précautions au niveau des manipulations. Il va chercher et traiter les déséquilibres mécaniques de la sphère lombo-pelvienne responsables d’une contrainte anormale au niveau du disque, dans le but de diminuer les tensions et les douleurs. Ces déséquilibres au niveau du bassin et des lombaires peuvent être d’origine articulaire, ligamentaire, musculaire, fasciale, ou viscérale.
- En cas de névralgie pudendale, votre ostéopathe va repérer et relâcher toutes les tensions de la région lombo-pelvienne susceptibles de perturber le nerf, en particulier les éléments en rapport anatomique étroit avec ce dernier ou ses émergences : le sacrum, l’os iliaque et le coccyx, le muscle piriforme et l’obturateur interne, les ligaments sacro-sciatiques, le canal d’Alcock et les muscles du plancher pelvien.
- En cas de douleurs liées à un trouble musculo-squelettique et/ou tissulaire, l’ostéopathie entre en première ligne et s’avère être très efficace. Comme nous l’avons vu, certains TMS provoquent des douleurs au niveau de la fesse, parfois similaires à la sciatique. Dans ce cas, l’ostéopathe a pour rôle de relâcher les tensions à l’origine de la douleur. Il va donc investiguer et libérer dans un premier temps :
- les blocages des articulations lombaires et de la charnière lombo-sacrée,
- les dysfonctions articulaires et ligamentaires du bassin, particulièrement les ligaments sacro-sciatiques,
- les contractures musculaires pelviennes importantes, notamment au niveau du muscle piriforme,
- les tensions viscérales du petit bassin et les TMS du membre inférieur.
L’ostéopathie étant une thérapie holistique, elle prend en compte le patient dans sa globalité et considère que tout déséquilibre mécanique à un endroit peut se répercuter sur l’ensemble du corps.
Il peut donc y avoir des contraintes mécaniques à distance, qui, par le biais d’un système d’adaptation, auront un impact indirect sur l’état de tension de la sphère lombo-pelvienne. D’où l’intérêt pour votre ostéopathe de réguler tous les déséquilibres du corps qui sont susceptibles de provoquer des contraintes anormales au niveau des lombaires et du bassin. Par exemple, des tensions intenses au niveau du thorax peuvent se répercuter sur l’abdomen et les lombaires : des tensions antérieures du thorax peuvent provoquer un enroulement de ce dernier vers l’avant (dos courbé), ce qui va entraîner une hyperpression abdominale et pelvienne et des tensions au niveau lombaire. Corriger ces restrictions de mobilité au niveau du thorax permet de diminuer l’influence néfaste de celui-ci sur la sphère lombo-pelvienne.
Dans cette perspective, votre ostéopathe va investiguer en plus de la région lombo-pelvienne, les membres inférieurs, l’intégralité de la colonne vertébrale, les cervicales et les membres supérieurs, l’abdomen, le thorax, et enfin le crâne. Il va ainsi libérer les conflits mécaniques qui s’y trouvent afin de redonner une liberté de mouvement à l’ensemble du corps, dans le but d’optimiser la répartition des contraintes au niveau de la région du bassin et des lombaires.

Article écrit par Marie RAYBAUD, ostéopathe DO
et votre éventuelle expérience avec l'ostéopathie !
Temoignages
Votre expérience est précieuse ! Partagez-là avec notre communauté de plus de 221 000 patients.
Racontez nous votre parcours thérapeutique, vos symptômes, et votre éventuelle expérience avec l'ostéopathie !



Hager cherif
Mal au bas du fessier droit
J ai mal au bas du fessier droit exactement comme sur la photo de cet article et ce depuis presque un an j ai consulté un orthopédiste qui m a donné un anti inflammatoire et des séances de kiné ce qui m a soulagé un peu mais la douleur voire la brulure à cet endroit est toujours la surtout en position assise .
Francine
douleur à la fesse droite
Je pensais que çà venait de la hanche , d'après les dire de mon petit cousin , son épouse avait les mêmes symptômes que moi , mais j'ai consulté mon rhumatologue qui m'a assuré que la hanche était en bonne santé et que le problème venait du dos . Je viens d'acheter le coussin d'assise à mémoire de forme à la pharmacie , il a 1 hauteur de 5 cm environ , pour le moment , la douleur est toujours là , j'espère qu'elle va s'estomper dans les prochains temps .
Axelle
Fessalgie
Ma douleur est présente que je reste longtemps assise, avec une douleur dans le périnée, l’anus et le coccyx.
On dirait une névralgie pudendale, je pense que je vais consulter un ostéopathe et un neurologue.
Simon
Douleur fesse et jambe
Ma douleur descend dans la fesse droite et cuisse, je pense à une sciatique même si je n’ai pas vraiment de douleur électrique
jacques
remerciements
Bonjour , je vous remercie pour votre article tres instructif et detaillé. bien cordialement , Jacques
Dany
Douleurs aiguës dans le creux de la fesse
Beau travail. J ai eu des indications et explications satisfaisantes. Merci.
azday
J’ai mal au bas du grand fessier
J’ai mal au bas du grand fessier au repos et des fois même assis sur une chaise en bois ou plastique
Claudine
Douleur fesse et tibia jambe gauche
Surtout aprés un trajet en voiture je souffre de douleurs a la pointe de la fesse et surtout au tibia mais cela diminue quand je marche rapidement au bout de 20 minutes...cela me reprend aussi à la montée d'escaliers, anti inflammatoires, semelles orthopediques, bas de contention, rien n'y fait
.j'ai 74 ans
Laurent
douleur bas de la fesse et ishion
bonjour, voila cela fait déjà 11 mois que j ai une douleur handicapante a la fesse gauche , suite a une sortie course a pied et vélo. J ai un gonflement et inflammation au niveau de l ischion et une douleur tronqué 10 cm plus loin dans la fesse genre sensation d aiguille , rien a l écho , je ne sais toujours pas de quel mal je soufre . L ostéopathie et la kiné me soulage mais ne résout pas le problème a long terme .
fati
Douleur dans la fesse droite
J'ai par moment des douleurs dans la fesse droite quand je suis un peu constipee et qui m'empeche de marcher et de bouger avec une souleur tres intense
C'est du à quoi svp
Merci d'avance de votre réponse